Do niedawna nowotwory złośliwe płuca dzielono tradycyjnie na raki niedrobnokomórkowe (obejmują około 85% wszystkich przypadków) i raki drobnokomórkowe (pozostałe 15%).
W związku z dynamicznym rozwojem molekularnej i genetycznej diagnostyki onkologicznej oraz terapii celowanych, taki uproszczony podział okazał się niewystarczający. Doświadczenie pokazuje, że obie wspomniane grupy nowotworów płuca zachowują się w różny sposób i odmiennie reagują za zastosowane leczenie.
Niedrobnokomórkowy rak płuca (NDRP) jest dzielony na trzy podstawowe typy histologiczne, w zależności od swojego wyglądu mikroskopowego. Wyróżniamy: raka płaskonabłonkowego, raka niepłaskonabłonkowego oraz nowotwory NOS (nieokreślone). W przypadku niepłaskonabłonkowego niedrobnokomórkowego raka płuca najczęstsze podtypy to nowotwór gruczołowy i nowotwór wielkokomórkowy.
Należy podkreślić, że guzy nowotworowe NDRP – w zależności od podtypu i stopnia zaawansowania – wymagają odmiennych metod leczenia.
ZOBACZ WIĘCEJ: OBJAWY RAKA PŁUCA
Niedrobnokomórkowy rak płuca – rodzaje
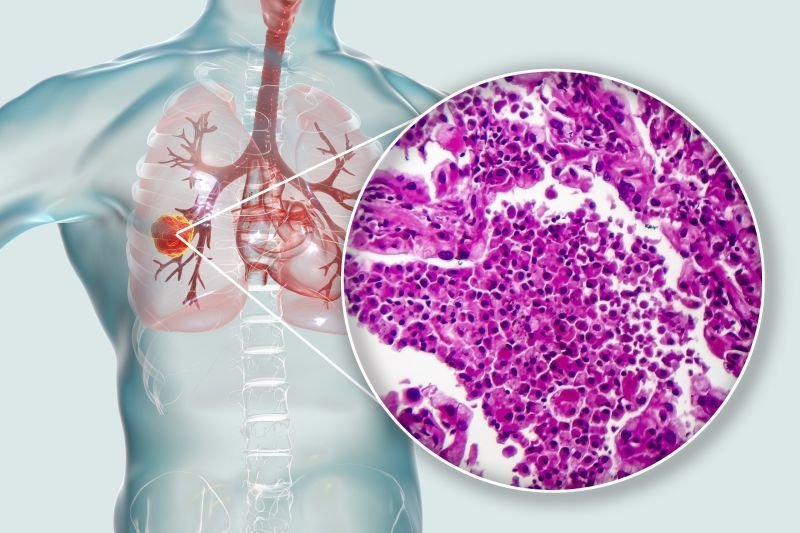
Rak płuca jest chorobą niejednorodną, która może różnić się podtypem histologicznym, agresywnością (stopniem zróżnicowania) oraz obecnością tzw. predykcyjnych czynników molekularnych. Jednym z najistotniejszych elementów diagnostyki jest właściwe i precyzyjne rozpoznanie histologiczne.
Wśród niedrobnokomórkowych raków płuca wyróżnia się trzy podstawowe typy histologiczne:
- Rak płaskonabłonkowy płuc
Ocenia się, że stanowi około 40% przypadków raka płuca. Jest zazwyczaj skutkiem palenia papierosów i zwykle ma swój początek w komórkach, z których jest zbudowany nabłonek wyściełający drogi oddechowe. Wykazuje tendencje do bardziej powolnego wzrostu niż inne postacie raka płuc i później daje przerzuty.
- Gruczolakorak płuca
Uważa się, że gruczolakorak rozwija się z komórek gruczołowych zlokalizowanych w nabłonku wyściełającym drogi oddechowe. Często rozwijają się na zewnętrznej przestrzeni płuca i niekiedy już na wczesnym etapie mogą dawać przerzuty do węzłów chłonnych lub innych miejsc w organizmie. Ten podtyp występuje częściej u kobiet.
- Rak wielkokomórkowy płuca
Jest postacią, która stanowi 10% wszystkich przypadków nowotworów płuc. Jest stwierdzany zazwyczaj u palaczy. Większość guzów wzrasta w kierunku dystalnym, ku brzegowi płuc.
W każdym nowotworze płuca wyróżnia się kilka stopni zaawansowania. Stadium raka oznacza fazę rozwoju choroby oraz odpowiada na pytanie, czy choroba się rozprzestrzeniła i w jakim stopniu.
Rak płuca najczęściej daje przerzuty do węzłów chłonnych, mózgu, kości, wątroby i nadnerczy.
Przerzut składa się z tego samego rodzaju komórek nowotworowych i ma taką samą nazwę jak pierwotny rak w płucu. Przerzut jest również nazywany nowotworem „wtórnym” i w takim przypadku stosuje się leczenie typowe dla (pierwotnego) raka płuca.
ZOBACZ TAKŻE: RAK DROBNOKOMÓRKOWY PŁUCA
Rak płuca niedrobnokomórkowy (NDRP) – stadia choroby
W niedrobnokomórkowym raku płuca wyróżnia się następujące stopnie:
- stopień 0: komórki raka znajdują się tylko w najbardziej powierzchownych warstwach komórek bez ich przekraczania (nowotwór in situ).
- stopień IA: rak płuca jest inwazyjny. Przechodzi przez najbardziej powierzchowne warstwy komórek wyściełających. Nowotwór jest mniejszy niż 3 cm średnicy i jest otoczony prawidłowymi komórkami oraz nie nacieka oskrzeli.
- stopień IB: nowotwór jest większy i rozwinął się głębiej, ale komórki nowotworowe nie są obecne w okolicznych węzłach chłonnych.
- stopień IIA: rak płuca jest mniejszy niż 5 cm średnicy i komórki rakowe są obecne w sąsiadujących węzłach chłonnych lub nowotwór ma 4-5 cm średnicy i komórki nowotworu nie występują w węzłach chłonnych.
- stopień IIB: nowotwór ma jedną z cech: – komórki nowotworowe nie występują w okolicznych węzłach chłonnych, ale nowotwór jest nie większy niż 7 cm lub nacieka ścianę klatki piersiowej, przeponę, opłucną, oskrzela lub tkankę otaczającą serce, – komórki nowotworowe występują w okolicznych węzłach chłonnych oraz nowotwór ma 1-5 cm średnicy lub nowotwór nacieka oskrzele główne lub nowotwór nacieka opłucną.
- stopień IIIA: nowotwór ma jedną z cech: – komórki nowotworowe nie występują w węzłach chłonnych, ale nowotwór nacieka serce, przełyk, kręgosłup lub obecne są guzki nowotworowe w innym płacie tego samego płuca, – komórki nowotworowe występują w węzłach chłonnych wewnątrz-płucnych i okołooskrzelowych, ale po tej samej stronie klatki piersiowej, co nowotwór płuca, a nowotwór ma średnicę ≥7 cm lub nacieka opłucną, osierdzie, oskrzele główne, serce, przełyk albo kręgosłup, – komórki nowotworowe występują w węzłach chłonnych w okolicy rozwidlenia tchawicy, po stronie nowotworu bez względu na średnicę guza.
- stopień IIIB: nowotwór ma jedną z cech: – komórki nowotworowe występują w węzłach chłonnych w okolicy rozwidlenia tchawicy, po stronie nowotworu, a nowotwór nacieka serce, przełyk, kręgosłup, – komórki nowotworowe występują w węzłach chłonnych w okolicy rozwidlenia tchawicy po stronie przeciwnej do nowotworu lub w węzłach chłonnych nadobojczykowych bez względu na wielkość nowotworu.
- stopień IV: komórki nowotworowe mogą znajdować się w drugim płucu, płynie z jamy opłucnowej lub w innych narządach (np. mózg, nadnercza, wątroba lub kości).
Badania genetyczne i diagnostyka molekularna NDRP
W ostatnich latach obserwujemy olbrzymi postęp w poszukiwaniach czynników predykcyjnych – zmian genetycznych, które napędzają nowotwór do jego niekontrolowanego namnażania. Onkologia jest w stanie zaoferować pacjentowi, u którego wykryje się w nowotworze takie czynniki, tzw. spersonalizowane leczenie.
Bloczek parafinowy (zatopione w parafinie fragmenty tkanki nowotworowej) to kluczowy element w diagnostyce molekularnej niedrobnokomórkowego raka płuca oraz w celu wskazania czynników predykcyjnych do najlepszej terapii celowanej.
W przypadku niepłaskonabłonkowego niedrobnokomórkowego raka płuca leczenie może zostać zaproponowane po określeniu genetycznych czynników predykcyjnych (mutacja w genie EGFR, rearanżacja w genie ALK i ROS1 i inne mutacje). Oprócz zaburzeń molekularnych, które powinny być oznaczane rutynowo, istnieje szereg zaburzeń molekularnych, dla których opracowano skuteczne terapie (ale nie są jeszcze refundowane). Są to zaburzenia w genach MET, RET, NTRK, KRAS, HER2. Można je wykryć w badaniu sekwencjonowania nowej generacji (ang. next generation sequencing – NGS).
W przypadku braku zaburzeń molekularnych oraz w przypadku raka płaskonabłonkowego konieczne jest określenie statusu ekspresji PD-L1 na komórkach guza (immunoterapia).
W przypadku rozpoznania raka gruczołowego, wielkokomórkowego czy nowotworu NOS zaleca się w pierwszej kolejności wykonać badania molekularne ukierunkowane na poszukiwanie czynników predykcyjnych.
BĄDŹMY W KONTAKCIE: NEWSLETTER ONKOLOGICZNY
Niedrobnokomórkowy rak płuca – leczenie
Leczenie niedrobnokomórkowego raka płuca obejmuje zastosowanie chirurgii, radioterapii, chemioterapii, leków ukierunkowanych molekularnie, immunoterapii oraz metod skojarzonych. Choroba najczęściej diagnozowana jest w IIIB lub IV stadium zaawansowania i wymaga specjalistycznego leczenia farmakologicznego.
Należy podkreślić, że możliwości terapii raka niedrobnokomórkowego różnią się istotnie od metod stosowanych w leczeniu typu drobnokomórkowego.
Wybór optymalnej metody leczenia danego nowotworu powinien uwzględniać wszystkie cechy kliniczne i patomorfologiczne oraz wyniki badań obrazowych, genetycznych i laboratoryjnych, a także stan ogólny pacjenta i aktualne objawy choroby.
Decyzje na temat postępowania terapeutycznego powinny być podejmowane w ramach zespołów wielospecjalistycznych, a leczenie prowadzone w ośrodkach o odpowiednim doświadczeniu. Wykazano, że skuteczność leczenia raka płuc ma również związek z zaprzestaniem palenia tytoniu. Chorzy, którzy nie palą papierosów w trakcie terapii onkologicznej mają większą szansę na wyleczenie.
ZOBACZ: PALENIE A SKUTECZNOŚĆ LECZENIA
Metody leczenia nowotworu NDRP
W zależności od rodzaju niedrobnokomórkowego raka płuca oraz od jego stadium lekarz prowadzący wybiera najlepsze dostępne leczenie.
- Leczenie chirurgiczne – polega na operacyjnym usunięciu całego obszaru z komórkami nowotworu. Chirurg usuwa także okoliczne węzły chłonne. Zależnie od diagnozy podczas operacji chirurg może usunąć: część płuca, płat płuca (lobektomia) lub całość płuca (pneumonektomia).
- Radioterapia – ta strategia niszczenia komórek raka wykorzystuje promieniowanie o wysokiej energii. Radioterapia działa tylko na komórki w obrębie leczonego obszaru. W przypadku raka płuca najczęściej stosuje się napromienianie z zewnątrz.
- Terapia celowana – określana leczeniem ukierunkowanym na cele molekularne odpowiedzialne za powstanie nowotworu. Leczenie celowane polega na blokowaniu wzrostu lub rozprzestrzeniania się komórek nowotworowych i jest stosowane w przypadku rozpoznania zaawansowanego niedrobnokomórkowego raka płuca (pod warunkiem wykrycia tzw. celu molekularnego).
- Immunoterapia – stosunkowo nowa strategia leczenia, która nie działa bezpośrednio na komórki
nowotworowe, ale reaktywuje naturalne siły obronne organizmu. Z tego powodu ta terapia wiąże się z mniejszą liczbą skutków ubocznych w porównaniu z tradycyjną „chemią”. Immunoterapia znajduje zastosowanie zarówno w przypadku drobnokomórkowego, jak i niedrobnokomórkowego raka płuca. - Radiochemioterapia – u chorych na miejscowo zaawansowanego (III stopień zaawansowania) nieoperacyjnego, niedrobnokomórkowego raka płuca (NDRP) leczeniem z wyboru jest radykalna, jednoczasowa radiochemioterapia oparta na pochodnych platyny.
- Chemioimmunoterapia – to połączeniem dwóch metod terapii: chemioterapii wielolekowej opartej na klasycznych cytostatykach oraz immunoterapii, która modyfikuje odpowiedź odpornościową̨ organizmu skierowaną przeciwko nowotworowi. Zastosowanie chemioimmunoterapii (w odpowiednio dobranej grupie pacjentów) daje istotnie większą szansę na uzyskanie odpowiedzi na leczenie w porównaniu do stosowania samej chemioterapii.
Rokowania przy raku niedrobnokomórkowym płuc
Rokowanie chorych na niedrobnokomórkowego raka płuca znacząco pogarsza się ze wzrostem stopnia zaawansowania choroby. W I stopniu zaawansowania NDRP rokowanie jest pomyślne, a odsetek 5-letnich przeżyć sięga nawet 80%.
Szansę na poprawę rokowania w przypadku zaawansowanego stadium choroby daje zastosowanie nowych terapii. Niektóre z nich pozostają nierefundowane.
Warto pamiętać, że w naszym kraju prowadzone są różne badania kliniczne, które poza standardowymi formami leczenia, dają szansę otrzymania nowoczesnej (eksperymentalnej) terapii. Wiedzę na temat aktualnie toczących się badań klinicznych w danym wskazaniu mają lekarze. Warto też skorzystać z jednej z dostępnych wyszukiwarek internetowych (np. clinicaltrials.gov).
PRZEJDŹ DO: RAK PŁUCA – BAZA WIEDZY






















Witam
Mój tata w maju usłyszał diagnozę
Rak niedrobnokomórkowy płuca stopień czwarty.
Przerzuty do wątroby.
Nowotwór złośliwy znacznie przekraczajacy granice oskrzeli i płuc.
Na konsylium onkologicznym ustalono plan leczenia 4 chemioterapie i następnie radioterapia.
Z powodu krwioplucia wykonano tacie zabieg bronchofiberoskopii.
Tata wziął trzy chemię, czwartej juz nie podano bo pan ordynator stwierdził że nie ma sensu dawać i truć tatę kiedy wszystko jest jak na początku leczenia.
Zalecil skontaktować się z drugim Szpitalem celem ustalenia leczenia radioterapia.
Czy to dobry znak że jednak podejmują się leczenia taty.
Dodam że tata bardzo zle się czuje, jest bardzo osłabiony schudł, ciężej jest mu oddychać.
Bardzo boli go bark i nogi.
W przyszłym tygodniu jedziemy do Szpitala mamy termin na radioterapie.
Nie wiem, bo mój tata jest w identycznej sytuacji, po 3 chemiach, rak stwierdzonych również w maju, i nie otrzyma radioterapii tak jak wcześniej obiecywano, bo obszar naswietlan byłby wg nich za duży. Czekamy do grudnia na immunoterapie. Teraz ma rehabilitacje bo przestał chodzić po tej 3 chemii. Też boli go bark, nogi puchły ale zostały opanowane.
Mój tata 72 lata- rak niedrobnokomórkowy, płaskonabłonkowy III B pierwsza chemia i neuropatia . Zaczął dziwnie chodzić słabo czuje nogi które stawia z góry. Jutro jedzie do szpitala i zobaczymy co dalej.
I jak teraz sytuacja taty po roku?
Witam ,
Moj tato podobnie jak w Agnieszki , tylko bez przerzutow do watroby.
Ma czwarta Chemie ( w tabletkach ) , odzyskal apetyt , porusza sie samodzielnie, ale szybko sie meczy , ale przy tej chorobie to normalne. Na razie nic niemy o radioterapii.
witam, 50 lat , wlasnie stwierdzono niedrobnokomorkowego raka pluc , przezut do aorty, niestety nie potrafie po polskuntego pisac , czy ktos moze rozumie amerykanskie tlumaczenia tego raka??? Prosze , pomozcie !
witam, moj mąż zachorował w 2016r. objawy kaszel, lekkie duszności, puchły nogi i szpotawe paznokcie.Po długim poszukiwaniu trafiliśmy do Pulmonologa,który zaraz rozpoznał co się dzieje. Badania, skierowania i czas… Diagnoza Niedrobnokomórkowy rak płuca prawego/gruczolakorak/ z przerzutami do kości, wątroby .Zaczęliśmy szukać ratunku ,brać suplementy i one go wspomagały, Na onkologii w Poznaniu dostał bardzo silną chemię 2xpo podań w odstępach 2 tygodniowych, po 3mieś. radioterapia 39 podań.Cały czas szukaliśmy też odpowiednich suplementów/barał Grawiolę, AHCC,Reishi, alloes, Tołpę…. odkwaszanie organizmu, Dziś po 5latach choroba wraca, nadal jest pod opieką w Poznaniu będzie znowu chemia paliatywna, immunoterapia. Sami walczymy i szukamy co jeszcze możemy zrobić . Każdy chce by było dobrze! Nie chcę nikogo na nic namawiać, ale czasem warto samemu sobie starać się też… Czytaj więcej »
Anna, Czy możesz pomóc jakie suplementy są dobre? Mama tydzień temu zdiagnozowana ,- gruczolak złośliwy, zajmuje cale prawe pluco, drobne zmiany w lewym nie potwierdzone jako meta. Czekamy na pet. Na chwilę obecną ma stadium 3b ale pet może wykazać że jednak 4.
Witaj Aniu! Czy możesz ze mną porozmawiać i podzielić się swoją wiedzą, polecić lekarza? Proszę Cię jeśli możesz napisz do mnie na maila: attena8@o2.pl Wiesz jak przerażające są początki i jak duża niewiedza…
Aniu proszę o kontakt na adres email agnieszkakuczynska438@gmail.com
Witaj Aniu.Proszę Cię jeżeli możesz napisz do mnie na meila:stanislaw.kosmala@onet.pl Na świeżo zdiagnozowany rak płuc niedrobnokomórkowy u mojego szwagra.Rodzina chce pomóc
Witam o jakich Pani suplementach pisze. Proszę o pomoc.
Monika
Witam. U mojego taty lat 63 zdiagnozowano raka płuc niedrobnokomorkowego, gruczołowy z przerzutem do drugiego płuca i śródpiersia. Za 2 tygodnie ma zacząć chemię z immunoterapią. Mam pytanie jaką chemię podają w tym schemacie leczenia?Jak mąż znosił leczenie? Wspomagany AHHC Reishi, olej z czarnuszki, soki warzywne
Witam, mam podobna sytuacje z bratem jak Pani z ojcem, jesteśmy na początku walki, może ma Pani jakaś wiedze która pomoże nam w tym boju?
Witam, pani Aniu jakie dokładnie suplementy
Mnie również interesują te suplementy, proszę o więcej informacji.
Pani Aniu proszę do kontakt
Proszę o kontakt
Pani Aniu jakie dokładnie suplementy przyjmował mąż? Mama ma nowotwór prawego płuca, przed nami jeszcze badanie pet. Bardzo proszę o kontakt a.fudali29@gmail.com
Proszę Was, nie ma żadnych suplementów, które pomogą czy wyleczą . To nowotwór i tylko metody ( niestety) konwencjonalne przyniosą efekty, jeśli guz będzie wrażliwy na te metody leczenia . Naprawdę szokuje mnie naciąganie ludzi którzy są chorzy, wystraszeni i niepewni własnego losu . Nie dajcie się naciągać .
zdiagnozowany rak płuc niedrobnokomórkowy u męszczyzny 61lat, jest na początku walki. Czy ktoś może dobrą Onkologię w Warszawie?
Dobra onkologia na Śląsku a dokładniej Zabrze ul księdza koziołka 1 polecam
Proszę dołączyć na Facebooku do grupy rak płuca. Ogrom wiedzy i informacji