Tomoterapia umożliwia lepszą ochronę tkanek zdrowych przy zachowaniu wysokich dawek promieniowania kierowanych na guz. Dzięki tej metodzie radioterapii możemy skutecznie leczyć nowotwory, dążąc jednocześnie do zachowania dobrej jakości życia po leczeniu – mówi dr n. med. Joanna Kaźmierska, ordynator Oddziału Radioterapii II i Kierownik Zakładu Radioterapii II w Wielkopolskim Centrum Onkologii.
Publikacja pochodzi z kampanii „Diagnoza: Nowotwór – współczesna onkologia”. Materiały, które zostały opublikowane w ramach kampanii można znaleźć na stronie onkologia.warsawpress.com.
Tomoterapia
Tomoterapia to zaawansowany technologicznie akcelerator do napromieniania metodą IMRT (z ang. Intensity Modulated Radiation Therapy – radioterapia z modulacją intensywności wiązki). Technika ta umożliwia dostarczenie zaplanowanej dawki promieniowania do guza nowotworowego, a jednocześnie oszczędza tkanki zdrowe.
Pierwszy akcelerator do tomoterapii zaczął działać w Polsce w 2009 r. – w Wielkopolskim Centrum Onkologii w Poznaniu. Obecnie urządzenia te pracują też w Gliwicach i w Kielcach.
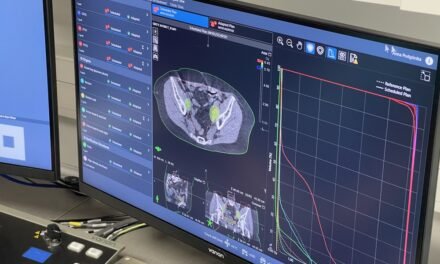
Plan z możliwością korekty
Kiedyś napromienialiśmy techniką dwóch pól przeciwległych (przód-tył, prawe-lewe), co skutkowało napromienieniem wysoką dawką zarówno guza, jak i bloku tkanek zdrowych. W tomoterapii IMRT dawka może być podana z wielu kierunków, możliwa jest też dynamiczna zmiana intensywności promieniowania.
Dzięki temu możemy lepiej dopasować kształt obszaru wysokiej dawki do kształtu napromienianego guza lub loży po nim. W efekcie chronimy lepiej tkanki zdrowe i ograniczamy wystąpienie skutków ubocznych radioterapii, takich jak np. suchość w jamie ustnej, zwłóknienia, przewlekły ból.
Dostarczenie promieniowania do zaplanowanego obszaru odbywa się poprzez wachlarzykowatą wiązkę i spiralny tryb napromieniania. Podczas zabiegu pacjent przesuwa się wzdłuż z kozetką, na której leży, a głowica urządzenia wykonuje obroty dookoła pacjenta, co w sumie daje ruch spiralny. To odróżnia tomoterapię od innych akceleratorów.
Nowsze wersje urządzeń do tomoterapii umożliwiają napromienianie zmian nowotworowych także w okolicach ruchomych (płuca, pierś), dzięki synchronizacji dostarczania dawki z ruchomością (np. oddechową) w okolicy napromienianej. Możliwa jest także adaptacja leczenia, czyli zmiana planu leczenia w zależności od zmieniających się warunków, np. z powodu zmniejszenia się guza, spadku masy ciała pacjenta czy pojawienia się obrzęku tkanek.
Zmiany te mogą zaburzać realizację pierwotnego planu leczenia; śledzenie ich pomaga podjąć decyzję, kiedy przygotować nowy plan napromieniania chroniący tkanki zdrowe. Umożliwia to metoda IG-IMRT (z ang. Image Guided Intensity Modulated Radiation Therapy), czyli radioterapia z modulacją intensywności wiązki sterowana obrazem.
Tomoterapia – bezpieczeństwo i szerokie spektrum zastosowań
Tomoterapia to bezpieczna metoda leczenia nowotworów – systemy bezpieczeństwa akceleratorów są bardzo zaawansowane i stale monitorowane. Można ją stosować we wszystkich nowotworach i wskazaniach, w zależności od oceny klinicznej onkologa radioterapeuty.
Największą korzyść odnoszą pacjenci z nowotworami o skomplikowanych kształtach, leżących blisko narządów zdrowych, dla których trudniej byłoby zminimalizować dawki w narządach zdrowych. Przykładem mogą być nowotwory głowy i szyi czy mózgowia, gdzie wiele życiowo ważnych narządów skupionych jest blisko siebie.
Zarówno pacjenci napromieniani z intencją wyleczenia, jak i leczeni nieradykalnie odnoszą korzyści z lepszej ochrony narządów zdrowych, co poprawia jakość życia zarówno po leczeniu, jak i w przewlekłej fazie choroby nowotworowej.
Tomoterapia wydaje się najlepszą opcją także dla pacjentów napromienianych powtórnie, u których szczególnie chronimy napromienione już tkanki zdrowe.
Leczenie tomoterapią w praktyce
Pacjent może rozpocząć leczenie w momencie uzyskania planu spełniającego kryteria radioterapeuty i fizyka. Plan ten opracowywany jest w oparciu o wyniki badań obrazowych, a w razie potrzeby może być korygowany w trakcie terapii.
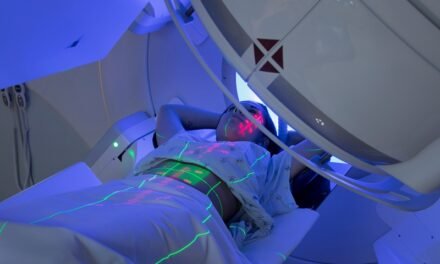
Po kwalifikacji do tomoterapii i rozmowie z onkologiem radioterapeutą wykonywane są unieruchomienia (maski termoplastyczne, podpórki pod kolana, stopy, łokcie i głowę), aby za każdym razem pacjent leżał dokładnie tak samo, jak za pierwszym razem.
Wymagana jest dokładność do milimetrów, bo tak dokładnie planowana i dostarczana będzie dawka promieniowania. W takim ułożeniu wykonywane są skany tomograficzne – czasem poprzedzone podaniem dożylnie kontrastu. Do lepszego obrazowania może też być zastosowany rezonans magnetyczny.
Na bazie otrzymanych skanów opracowany zostanie plan rozkładu dawki: onkolog radioterapeuta na uzyskanych obrazach konturuje okolice zmiany i narządy zdrowe, planuje dawkę, jaką należy podać, i przekazuje te dane do Pracowni Fizycznej, gdzie odbywa się fizyczna część opracowania planu.
ZOBACZ RÓWNIEŻ: RADIOTERAPIA – BAZA WIEDZY