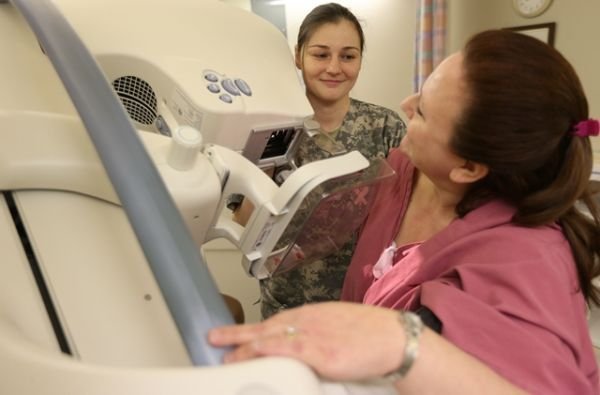
Rak piersi jest jednym z najwcześniej poznanych nowotworów u człowieka – jego pierwsze opisy znajdują się już w egipskich tekstach sprzed 5 tysięcy lat. W 99% przypadków rak sutka (piersi) występuje u kobiet i jest nowotworem wywodzącym się z nabłonka przewodów lub zrazików gruczołu sutkowego. Obecnie w większości krajów świata jest to najczęstszy nowotwór złośliwy u kobiet, stanowiący istotny problem w zakresie zdrowia publicznego, socjologii i ekonomii. Równocześnie rak piersi jest przykładem choroby, w której dzięki badaniom podstawowym oraz postępom we wczesnym wykrywaniu, rozpoznawaniu i leczeniu udało się uzyskać istotną poprawę wskaźników przeżycia u osób chorych.
W większości przypadków etiologia raka piersi jest nieznana, choć udało się zidentyfikować szereg czynników zwiększających ryzyko zachorowania. Należą do nich: starszy wiek, rodzinne występowanie raka piersi, czynniki genetyczne i nosicielstwo mutacji (rak piersi związany z mutacjami genów BRCA1 i BRCA2 stanowi kilka procent ogółu zachorowań), ekspozycja na działanie promieniowania jonizującego, niektóre łagodne choroby rozrostowe piersi oraz wcześniejsze zachorowanie na raka piersi. Ryzyko zachorowania na raka piersi nieznacznie zwiększają także: późny wiek urodzenia pierwszego dziecka, pierwsza miesiączka we wczesnym wieku, menopauza w późnym wieku, długotrwała hormonalna terapia zastępcza, spożywanie alkoholu, a u kobiet po menopauzie – otyłość.
Słabo zdefiniowane czynni ryzyka powodują, że możliwości pierwotnej profilaktyki raka piersi w ogólnej populacji kobiet są ograniczone. Metody o udokumentowanej skuteczności obejmują modyfikację diety (zmniejszenie spożycia tłuszczów zwierzęcych), unikanie alkoholu i zwiększoną aktywność fizyczną.
Wczesne rozpoznanie raka piersi
Rak piersi w początkowym okresie rozwoju przebiega najczęściej bezobjawowo. Rokowanie w każdej chorobie nowotworowej – również w raku piersi – zależy ściśle od zaawansowania choroby, co podkreśla znaczenie wczesnego wykrycia.
W badaniu przedmiotowym stwierdza się guz wyczuwalny palpacyjnie, najczęściej w kwadrancie górnym zewnętrznym. Towarzyszy mu zmiana wielkości, kształtu i sprężystości sutka. Uwagę zwrócić powinno wciągnięcie skóry lub brodawki, poszerzenie żył skóry sutka, a także zaczerwienienie skóry lub jej zgrubienie (objaw skórki pomarańczy) lub owrzodzenie. Czasem pojawia się wyciek treści krwistej z brodawki. Nieodłącznym elementem badania jest sprawdzenie czy są powiększone węzły chłonne pachowe i nadobojczykowe. Pierwszymi objawami raka piersi wykrytymi przez lekarza mogą być przerzuty odległe w płucach, wątrobie i jajniku.
W onkologii rozróżniamy dwa etapy poznania zmian nowotworowych. Pierwszym z nich jest stwierdzenie nieprawidłowości, a więc wykrycie guza, a drugim rozpoznanie, czyli ustalenie charakteru zmiany (nienowotworowa lub nowotworowa), jak również bliższe określenie cech nowotworu.
W przypadku raka piersi, do podstawowych metod wykrywania zmian zaliczamy badanie palpacyjne (przed dotyk), badanie mammograficzne i badanie ultrasonograficzne. Należy podkreślić, że nie są to metody pozwalające na jednoznaczne rozpoznanie nowotworu, a w szczególności rozpoznanie jego złośliwego charakteru. Podstawowym badaniem, które pozwala na ustalenie takiego rozpoznania w przypadku zmian w piersi, jest badanie w mikroskopie świetlnym fragmentu guza. Pobranie materiału do badania mikroskopowego nazywa się biopsją.
Istnieje kilka zasadniczych rodzajów biopsji: aspiracyjna cienkoigłowa, gruboigłowa lub chirurgiczna. Prawidłowo wykonana biopsja pozwala określić czy stwierdzony guz lub zmiana ogniskowa w piersi jest nowotworem czy zmianą nienowotworową, czy mamy do czynienia z nowotworem łagodnym lub złośliwym oraz jaki jest to typ histologiczny raka piersi (w przypadku rozpoznania zmiany złośliwej). Istotną rolę w rozpoznaniu specjalistycznym i i pogłębionej diagnostyce raka piersi odgrywają badania molekularne, które pozwalają określić ekspresję receptorów estrogenowych, progesteronowych i HER2. Na podstawie tych wyników wprowadzono molekularny podział raka sutka, wyodrębniając grupy chorych w zależności od podatności na stosowane leczenie i rokowanie.
Skrining w raku piersi
Ponieważ metody pierwotnej profilaktyki raka piersi są ograniczone, decydujące znaczenie ma wczesne wykrywanie nowotworu (profilaktyka wtórna). Wyniki meta analizy badań z udziałem 500 tysięcy kobiet potwierdziły skuteczność regularnie powtarzanych badań mammograficznych (skrining) w zmniejszaniu prawdopodobieństwa zgonu z powodu raka piersi. Obecnie uznaje się, że jedyną metodą przesiewową zmniejszającą w skali populacyjnej umieralność z powodu raka piersi jest właśnie badanie mammograficzne. W badaniach wykazano, że skrining raka piersi z wykorzystaniem badania jakim jest mammografia piersi pozwala zmniejszyć umieralność związaną z rakiem piersi o średnio 20%.
1. Komisja doradcza Unii Europejskiej zaleca objęcie skriningiem mammograficznym kobiet w wieku 50-69 lat i wykonywanie badania co 2-3 lata
2. Organ doradczy Kongresu Stanów Zjednoczonych (USPSTF) zaleca wykonywanie mammografii co 2 lata u kobiet w wieku 50- 74 lat
3. Według NCI mammografię (MMG) z badaniem palpacyjnym lub bez niego u kobiet od 40 roku życia należy przeprowadzać co 1-2 lata
4. Zalecenia ACS obejmują comiesięczną samokontrolę od 20. roku życia, badanie kliniczne co 3 lata w wieku 20-39 lat i coroczną mammografię połączoną z klinicznym badaniem piersi u wszystkich kobiet po 40 roku życia.
5. U kobiet z obecnością dziedziczny mutacji lub silną agregacją zachorowań na raka piersi albo raka jajnika w rodzinie zaleca się wykonywanie co 6 miesięcy na zmianę badania mammograficznego i badania rezonansu magnetycznego piersi, a także – w celu wykrycia raka jajnika – dopochwowego badania ultrasonograficznego i oznaczenie stężenia markera Ca125 w surowicy.
W Polsce, podobnie jak w większości innych krajów europejskich, badania mammograficzne wykonuje się co 2 lata u kobiet w wieku 50-69 lat. Ze względu na szereg jakościowych cech rozpatrywanych badaniu MMG jego wynik jest na ogół formułowany jako „pozytywny” lub „negatywny”.
W celu standaryzacji w opisie przesiewowych badań mammograficznych stosuje się system BIRADS opracowany przez Amerykańskie Towarzystwo Radiologiczne, który wyróżnia następujące kategorie:
1. Mammografia prawidłowa (BIRADS 1)
2. Zmiany łagodne (BIRADS 2)
3. Zmiany prawdopodobnie łagodne (BIRADS 3)
4. Zmiany podejrzane (BIRADS 4)
5. Zmiany złośliwe (BIRADS 5)
6. Rozpoznany rak piersi (BIRADS 6)
Samokontrola i badanie piersi
Mimo rozpowszechniania się mammograficznych badań przesiewowych, raki piersi nadal najczęściej wykrywane są przez same pacjentki lub ich partnerów. Rzadziej nowotwór wykrywa się podczas rutynowego badania lekarskiego. Każda kobieta powinna mieć świadomość konieczności kontrolowania funkcjonowania swojego organizmu, a szczególną uwagę powinna poświęcać badaniu piersi. Począwszy od 20 roku życia, systematyczne, comiesięczne samobadanie piersi powinno przerodzić się w nawyk kontynuowany przez całe życia. Samobadanie piersi najlepiej przeprowadzić tydzień po zakończeniu miesiączki, kiedy piersi nie są obrzmiałe i tkliwe w dotyku. W okresie pomenopauzalnym, po ustaniu miesiączkowania badanie należy wykonywać w wybranym dniu miesiąca.
Samobadanie piersi nie jest metodą idealną. Nawet wtedy, gdy kobieta w samodzielnie przeprowadzonym badaniu nie stwierdza żadnych niepokojących objawów, powinna przynajmniej raz w roku badać swoje piersi u lekarza, najlepiej podczas corocznej, kontrolnej wizyty u ginekologa.
Trwają też poszukiwania innych metod i technik, które mogłyby okazać się przydatne we wczesnym wykrywaniu zmian w piersiach. Jedną z bardziej obiecujących jest termografia czyli obrazowanie termiczne. Wśród pionierów tej metody ważne miejsce zajęli polscy naukowcy na czele z dr. inż. Henrykiem Jaremkiem, który od 20 lat bada termooptyczne związki ciekłokrystaliczne. Jego doświadczenie pozwoliło stworzyć pierwsze na świecie urządzenie do badania piersi w warunkach domowych z wykorzystaniem termografii kontaktowej – BRASTER.
Poprzez kontakt ze skórą piersi obrazuje on termiczne struktury obecne w gruczołach piersiowych. Jeśli oprogramowanie wykryje podejrzane zmiany, poinformuje o tym kobietę i zleci jej konsultację lekarską oraz dalszą diagnostykę. Osobisty aparat do badania piersi BRASTER trafi do sprzedaży w Polsce w drugiej połowie 2016 roku.
Materiał edukacyjny został przygotowany przy wsparciu firmy Braster S.A., producenta urządzenia medycznego do samodzielnej profilaktyki raka piersi – www.braster.eu
Literatura:
Pod red. M.Krzakowski, P.Potemski, K.Warzocha, P.Wysocki, Onkologia Kliniczna TOM II, Gdańsk 2015;
Pod. red. J.Jassem, M. Krzakowski, Rak piersi, praktyczny przewodnik dla lekarzy, Gdańsk 2014;
M. Pawlicki, J.Legutko, Zarys diagnostyki nowotworów złośliwych oaz opieki w trakcie i po leczeniu onkologicznym , 2013;
Red. Wydania: M.Śniadecki, Kryteria rozpoznawania i wczesne objawy chorób nowotworowych, Gdańsk 2015;
Pod red. R.Kordek, Onkologia – podręcznik dla studentów i lekarzy, Gdańsk 2013.
PRZEJDŹ DO: STRONA GŁÓWNA