Rak szyjki macicy jest jednym z najczęściej występujących nowotworów u kobiet. Według portalu rządowego Gov.pl w Polsce rocznie wykrytych zostaje około trzech tysięcy przypadków o wysokim stopniu zaawansowania. Połowa z nich jest nieoperacyjna. Nowotwór miejscowo zaawansowany, bez przerzutów może zostać poddany leczeniu za pomocą radioterapii.
Charakterystyka raka szyjki macicy
Rakiem szyjki macicy nazywamy nowotwór kobiecego narządu rodnego, rozwijający się najczęściej w tzw. strefie przejściowej szyjki macicy, czyli miejscu zmiany między nabłonkiem gruczołowym a płaskim.
Zachorowalność wzrasta wraz z wiekiem. Chorują najczęściej kobiety w wieku 45-65 lat i ta grupa stanowi ponad połowę ogółu pacjentek, u których zdiagnozowano ten nowotwór. Nieinwazyjna postać raka szyjki macicy może trwać przez wiele lat, a wczesna diagnoza zwiększa możliwość całkowitego wyleczenia.
Najczęściej występującą odmianą nowotworu szyjki macicy jest rak płaskonabłonkowy. Według IARC World Cancer Report z 2020 roku stanowił on około 80-85% wszystkich złośliwych nowotworów tego narządu. Rak gruczołowy stanowi 10-25%, a pozostałe są innymi typami nowotworów, takimi jak rak gruczołowo-płaskonabłonkowy, rakowiak czy mięsaki.
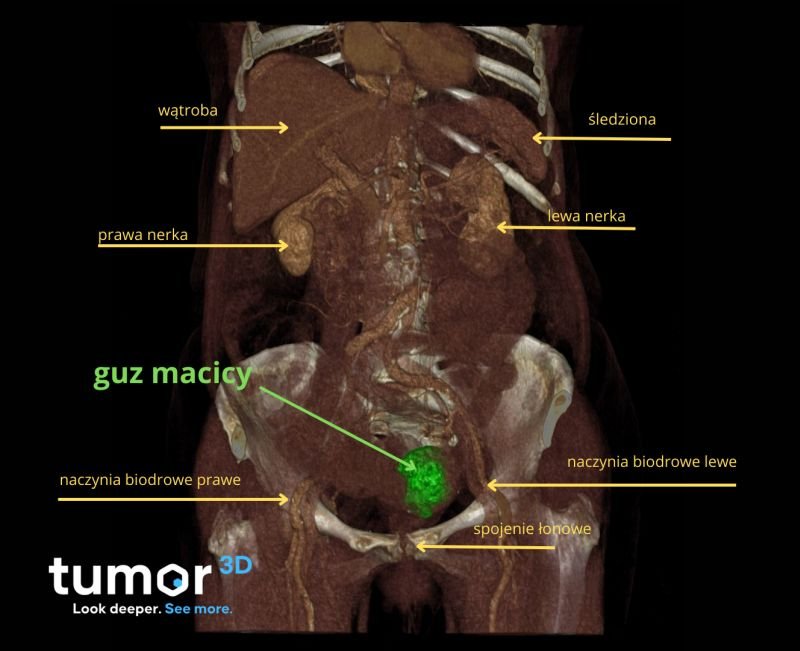
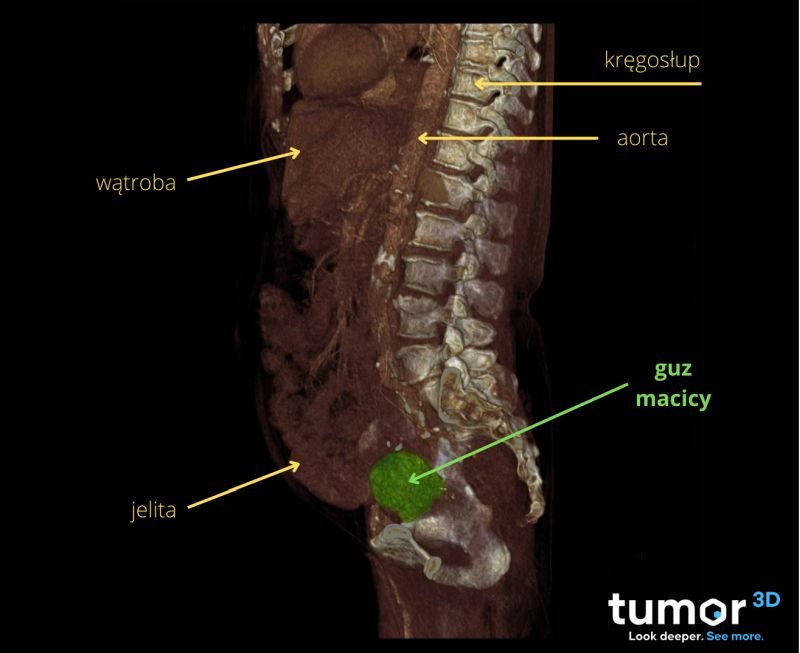
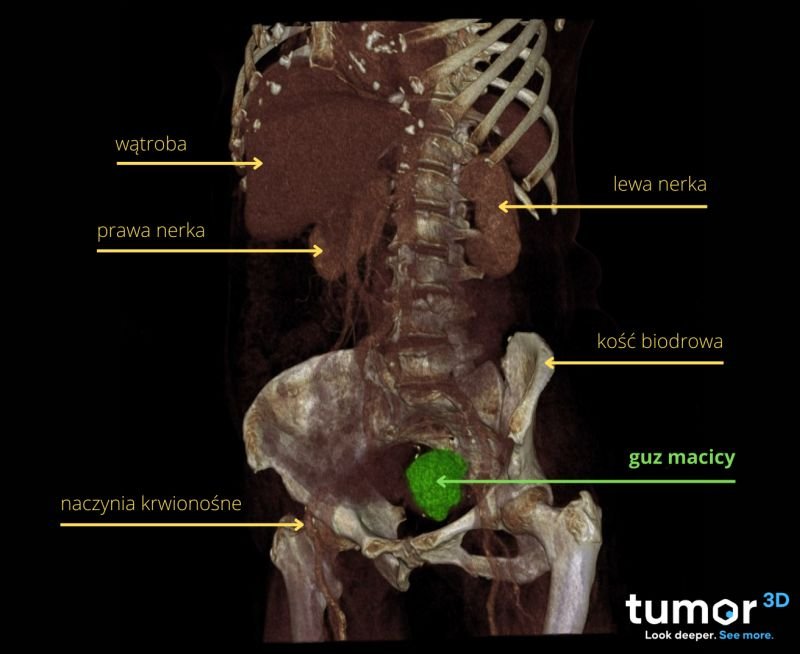
Wizualizacja 3D – przekrój guza trzonu macicy, wykonany przez zespół radiologów Tumor3D.
Czynniki ryzyka wystąpienia nowotworu szyjki macicy
Dominującą przyczyną raka szyjki macicy jest zakażenie wirusem brodawczaka ludzkiego (HPV). Dochodzi do niego zwykle podczas stosunku seksualnego bez zabezpieczenia prezerwatywą, która zwiększa ochronę nie tylko przed wirusem HPV, ale także wirusem HIV. Nie jest to jednak jedyna droga transmisji wirusa.
Wirus HPV może również przenosić się poprzez bezpośredni kontakt ze śliną lub krwią osoby zakażonej, jak również podczas porodu w przypadku, gdy matka jest nosicielką wirusa. Ryzyko przeniesienia wirusa na dziecko jest niskie, lecz mając świadomość bycia nosicielką, ciężarna powinna niezwłocznie powiadomić o tym lekarza przed terminem porodu.
Wśród pozostałych czynników zwiększających ryzyko rozwoju raka szyjki macicy wyróżnia się:
- Nieleczone stany zapalne dróg rodnych
- Palenie papierosów
- Hormonalne leki antykoncepcyjne (wieloletnie przyjmowanie)
- Obniżoną odporność organizmu (ze względu na chorobę przewlekłą lub przyjmowane leki immunosupresyjne)
Leczenie a stopień zaawansowania raka
Badania Cancer Research UK pokazują, że odpowiednio wczesna diagnoza umożliwia miejscowe usunięcie zmian przednowotworowych (dysplazji) lub nawet raka z naciekaniem podścieliska o głębokości nacieku nie większej niż 3 mm. Zabieg polega najczęściej na konizacji, czyli stożkowym wycięciu tkanki wokół kanału szyjki macicy. Jest to metoda leczenia polecana szczególnie młodym kobietom planującym rodzicielstwo.
W przypadku nowotworu o wyższym stopniu zaawansowania stosuje się histerektomię radykalną – wycięcie macicy z przydatkami i regionalnymi węzłami chłonnymi.
Najwyższe, nieoperacyjne stopnie zaawansowania raka szyjki macicy, zapoczątkowane guzem naciekającym przymacicza, stanowią najczęściej wskazanie do zastosowania radiochemioterapii, czyli połączenia radioterapii (pierwszy etap) oraz chemioterapii (drugi etap leczenia).
Czym jest radioterapia?
Radioterapia onkologiczna wykorzystuje właściwości promieniowania jonizującego wpływającego na komórki nowotworowe. W zależności od etapu zaawansowania nowotworu może skutkować zniszczeniem, spowolnieniem ich wzrostu lub ograniczeniem objawów takich jak ból nowotworowy.
W przypadku raka szyjki macicy radioterapia często stanowi leczenie uzupełniające po zabiegu histerektomii. Może również być stosowana jako samodzielna metoda leczenia raka. Napromieniowanie wykonywane przed zabiegiem ma na celu zmniejszenie wielkości oraz masy guza, natomiast radioterapia po zabiegu służy zniszczeniu pozostałych komórek nowotworowych.
Przebieg radioterapii
Zanim przeprowadzona zostanie radioterapia, istotna jest analiza wyników badań: tomografii komputerowej, rezonansu magnetycznego oraz pozytonowej tomografii emisyjnej. Na ich podstawie określony zostaje obszar, który powinien zostać poddany napromieniowaniu. Kolejnym etapem jest ustalenie właściwej energii promieniowania oraz dobranie metody leczenia, aby zapewnić jak najlepszą ochronę pozostałych organów.
Następnie, jeszcze przed naświetleniami, przeprowadzana jest symulacja – na ciele oznacza się obszar podlegający napromieniowaniu, a także miejsca, które należy osłonić.
Oznaczenia dokonywane są niezmywalnym, trwałym tuszem, podobnym do tego, który jest stosowany podczas tworzenia tatuażu. Mają one formę kropek (punktów centrowania), nawigujących wiązkę promieniowania przez cały okres leczenia. Jeśli po pewnym czasie zaczną blednąć, należy ten fakt zgłosić lekarzowi, który poprawi linie – nie należy robić tego samodzielnie.
Efekty leczenia radioterapią
Radioterapia odgrywa szczególną rolę dla pacjentek z nawrotem nowotworu. Zaobserwowano, iż nowotwór szyjki macicy leczony radioterapią poszerzonego obszaru posiadał mniejsze ryzyko nawrotu choroby. Wysoka dawka często prowadzi do zwiększenia kontroli oraz wydłużonego czasu braku rozwoju raka – zwłaszcza w przypadku choroby oligomestatycznej, jak i przerzutów tylko do węzłów chłonnych w okolicy miednicy, okołoaortalnych i/lub nadobojczykowych.
Podczas radioterapii, podobnie jak w każdej metodzie leczenia, mogą wystąpić działania niepożądane, takie jak:
- Podrażnienia pęcherza moczowego i cewki moczowej
- Zmiany skórne w obrębie pachwin, pochwy lub/i odbytnicy
- Nasilone uczucie zmęczenia
- Upławy z dróg rodnych
- Zwężenie kanału pochwy poprzez powstawanie tkanki bliznowatej
Pojawienie się powyższych skutków ubocznych nie jest przesądzone, a ich natężenie oraz częstotliwość są kwestią indywidualną.
Warto podkreślić, że stosowanie radioterapii wyłącznie w obszarze miednicy jest niestandardowym sposobem leczenia raka szyjki macicy, a dane naukowe opierają się na badaniach z udziałem niewielkiej liczby pacjentek. Zalecane jest stosowanie chemioradioterapii.
Dzięki systematycznym badaniom ginekologicznym oraz przesiewowym zwiększa się szansa na wykrycie choroby na wczesnym etapie i zastosowanie skutecznego leczenia. Działania profilaktyczne, wraz ze szczepieniami przeciwko HPV, mogą ograniczyć ryzyko wystąpienia nowotworu szyjki macicy, tym samym zapobiegając również skutkom ekonomicznym oraz psychospołecznym diagnozy związanej z rakiem.
Materiał Partnera
PRZEJDŹ DO: NOWOTWORY GINEKOLOGICZNE