Wraz z postępującym rozwojem technologicznym diagnostyka onkologiczna zyskuje nowe narzędzia służące do szybkiego, bezpiecznego i skutecznego wykrywania nowotworów. Celem diagnostyki onkologicznej jest odpowiedź na pytanie, czy w ogóle mamy do czynienia z chorobą nowotworową, a jeśli tak, to jaki jest punkt wyjścia, typ histologiczny oraz stopień zaawansowania schorzenia. W dalszej kolejności podejmowane są decyzje co do możliwości oraz sposobu optymalnego leczenia.
Badania nowotworowe
Skuteczna diagnostyka onkologiczna wymaga współdziałania lekarzy wielu specjalności oraz zastosowania szeregu metod. Wykorzystuje się w niej metody morfologiczne, morfometryczne, biochemiczne, cytogenetyczne i molekularne. Szczególne ważne miejsce w wykrywaniu choroby nowotworowej zajmuje diagnostyka obrazowa – klasyczne metody rentgenowskie, ultrasonografia, tomografia komputerowa oraz rezonans magnetyczny.
Kamieniem węgielnym rozpoznania nowotworów pozostaje diagnostyka patomorfologiczna. Badanie histologiczne guza (a często również cytologiczne) stanowi podstawę wiarygodnej analizy choroby nowotworowej i dostarcza cennych wskazówek dotyczących doboru optymalnej terapii dla danego Pacjenta.
Pomimo ogromnego postępu technologicznego w zakresie diagnostyki raka, fundamentalną rolę w procesie diagnostycznym nadal odgrywa prawidłowe myślenie oparte na wiedzy i doświadczeniu specjalisty oraz starannie przeprowadzony wywiad.
– Fundamentem nowoczesnej diagnostyki onkologicznej niezmiennie pozostaje lekarz, nadający kierunek diagnostyce schorzenia swojego pacjenta. Od tego, w jaki sposób poprowadzony zostanie proces diagnostyczny i jak sumiennie zostaną zebrane wszystkie dane, określające zaawansowanie choroby onkologicznej , zależy zakres praz rodzaj proponowanego leczenia. Wobec tego niezbędna jest każdorazowo ścisła współpraca wszystkich specjalistów zaangażowanych w proces początkowo diagnostyczny, a następnie leczniczy. Daje to pewność wykorzystania wszystkich dostępnych narzędzi w celu osiągnięcia ostatecznego celu – wyleczenia pacjenta – tłumaczy dr n. med. Anna Waśko-Grabowska, z-ca ordynatora, specjalista onkologii klinicznej w Europejskim Centrum Zdrowia Otwock.
Diagnostyka onkologiczna
Większość chorych zgłasza się do lekarza w stadium objawowym choroby nowotworowej. Część chorych nie ma świadomości, że występujące niepokojące symptomy mogą sugerować rozwój choroby onkologicznej. Dokładne badanie przedmiotowe i podmiotowe może w zdecydowany sposób przyczynić się do wykrycia nowotworu na wczesnym etapie rozwoju.
Fakt umiejscowienia połowy guzów jelita grubego w zasięgu przez odbytniczego badania palcem w zestawieniu z prostotą tego badania diagnostycznego zwraca uwagę na jego ogromne znaczenie w kontekście poprawy wykrywalności tej choroby. Kolejnym prostym badaniem przyczyniającym się do wykrywania nowotworów jest np. ocena skóry całego ciała.
– Diagnostyka onkologiczna to szerokie pojęcie, którym określamy wszystkie działania dążące do ustalenia optymalnego dla chorego postępowania terapeutycznego. Z biegiem lat nabywamy nowych, coraz doskonalszych narzędzi, dzięki którym leczenie chorób nowotworowych nabiera charakteru spersonalizowanego. Niemniej nadal podstawą, od której wychodzą lekarze – i to nie tylko onkolodzy – jest sumiennie przeprowadzone badanie podmiotowe i przedmiotowe. Dzięki uważnemu wywiadowi i dokładnemu badaniu fizykalnemu lekarz jest w stanie naszkicować ogólny obraz problemu, z którym chory do niego się zgłasza. Na tej podstawie podejmuje decyzje co do zakresu i charakteru dalszych działań. Niezbędne okazuje się wówczas skorzystanie z badań obrazowych, oceniających to, co „niewidzialne dla oka” – wyjaśnia dr n. med. Anna Waśko-Grabowska, z-ca ordynatora, specjalista onkologii klinicznej w Europejskim Centrum Zdrowia Otwock.
Podejrzenie nowotworu na podstawie obrazu klinicznego stanowi podstawę do wdrożenia poszerzonej diagnostyki onkologicznej, której celem jest ustalenie rozpoznania histopatologicznego, określenie stopnia zaawansowania klinicznego nowotworu, ocena stanu ogólnego chorego oraz ustalenie optymalnego sposobu postępowania terapeutycznego.
Badania obrazowe w diagnostyce onkologicznej
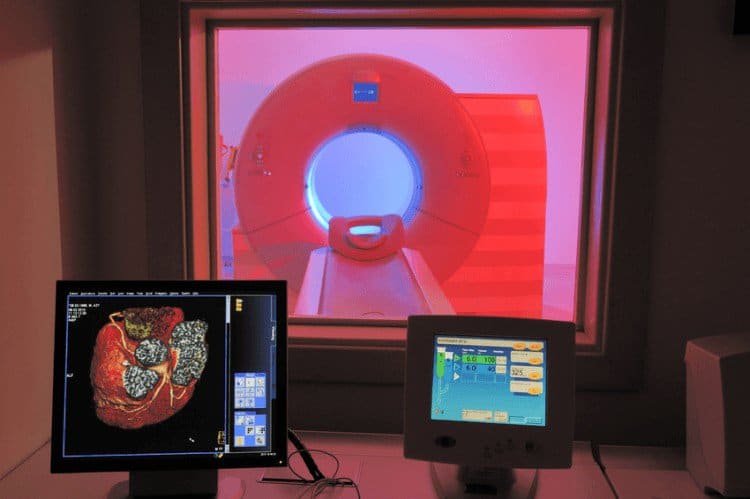
Współczesne diagnostyka onkologiczna właściwie nie potrafi już obyć się bez technologii komputerowej. Jest to ogromna gałąź medycyny, służąca nie tylko onkologii, która wymaga ogromnego doświadczenia i specjalistycznej wiedzy. Przeprowadzone badanie jest podstawowym krokiem w procesie diagnozowania raka, ale staje się źródłem cennej wiedzy dopiero po analizie i interpretacji specjalisty. Chodzi nie tylko o opis tego, co widać np. na zdjęciach otrzymanych metodą tomografii komputerowej, ale także o odpowiednie zrozumienie pomiarów wielu parametrów tego badania.
Nowotwory zaburzają architektonikę i wzajemny stosunek sąsiadujących ze sobą tkanek, dlatego w większości przypadków potrafią je precyzyjnie lokalizować właśnie badania obrazowe. Postęp technologiczny towarzyszący badaniom obrazowym pozwala oceniać parametry czynnościowe nowotworów, a także przebieg leczenia (spektroskopia rezonansu magnetycznego, emisyjna tomografia pozytonowa PET, rezonans magnetyczny przepływu naczyniowego i dyfuzji). Badania obrazowe i nowoczesna diagnostyka onkologiczna umożliwiają wizualizację zmian nowotworowych, a także odpowiednie ukierunkowanie (neuronawigacja) w trakcie biopsji lub pobierania wycinków diagnostycznych.
Wykonanie badań obrazowych umożliwia określenie zaawansowania choroby nowotworowej oraz opisanie jej za pomocą klasyfikacji TNM:
- T (tumor) – wielkość guza nowotworowego lub głębokość nacieku
- N (module) – san morfologiczny okolicznych węzłów chłonnych
- M (metastase) – obecność przerzutów odległych
Poza podstawowymi technikami, jakimi są ultrasonografia USG, tomografia komputerowa (CT) i rezonans magnetyczny (MR) coraz szersze zastosowanie w onkodiagnostyce znajdują pozytonowa tomografia emisyjna (PET), scyntygrafia, EUS i badania MR z cewką endorektalną, a także połączenie tych badań.
Na znaczeniu zyskują badania z użyciem nowych związków kontrastujących i swoistych radioznaczników. Systematycznie zwiększa się czułość współczesnych metod obrazowania w ocenie obecności ognisk przerzutowych do regionalnych węzłów chłonnych.
Rozwój nowych technik otwiera nowe perspektywy dla diagnostyki onkologicznej, w tym diagnostyki trudno dostępnego do tej pory jelita cienkiego. Enteroskopia balonowa umożliwia badanie całego jelita cienkiego i pobranie materiału do badania, a kapsułka endoskopowa dzięki wykonywaniu 4-16 zdjęć na sekundę pozwala na dokładne zobrazowanie światła jelita.
Warto pamiętać, że badania obrazowe są wartościowe tylko wtedy, kiedy są aktualne. W przebiegu choroby onkologicznej, zmiany następują szybko. Wynik badania diagnostycznego przeprowadzonego przed miesiącem lub dwoma oraz sytuacja zobrazowana w toku badania może być już dalece nieaktualna i wprowadzać onkologa w błąd. Wszystkie wspomniane metody dają obraz będący mniej lub bardziej odległym przybliżeniem samej istoty choroby. Są użyteczne dopiero po starannej analizie wykonanej przez fachowca.
– Spektrum badań obrazowych, których można użyć do uściślenia diagnozy , staje się coraz szersze. Powszechnie stosowane badanie tomografii komputerowej czy badania ultrasonograficzne może zostać uzupełnione w zależności od wskazań o badanie PET, MR czy badania scyntygraficzne. W przypadku stwierdzenia nieprawidłowości w badaniach obrazowych dąży się do zidentyfikowania problemu – uzyskania próbki guza – biopsji – na drodze zabiegów endoskopowych czy chirurgicznych oraz jej oceny przez patomorfologa – tłumaczy dr n. med. Anna Waśko-Grabowska, z-ca ordynatora, specjalista onkologii klinicznej w Europejskim Centrum Zdrowia Otwock.
Diagnostyka patomorfologiczna w onkologii
Współczesna diagnostyka patomorfologiczna nowotworów dostarcza lekarzom klinicystom istotnych danych mikroskopowych charakteryzujących dany nowotwór oraz pozwala na ocenę biomarkerów na podstawie ich immunohistochemicznej ekspresji w tkance lub w wyniku badań molekularnych. Stanowią one przydatne w praktyce klinicznej dane określane jako czynniki prognostyczne lub predykcyjne. Dzięki nim, można podzielić chorych na grupy rokownicze oraz wybrać optymalną metodę terapii.
Diagnostyka patomorfologiczna nowotworów dzieli się na: wstępną, pogłębioną, śródoperacyjną i pooperacyjną. Kluczowy jest etap początkowy, który rozpoczyna się w momencie wykrycia nowotworu na podstawie badania klinicznego lub obrazowego, a kończy się mikroskopowym rozpoznaniem nowotworu. Zaleca się, aby diagnozę wstępną potwierdzili dwaj niezależni patomorfologowie. Patomorfologiczne rozpoznanie wstępne stanowi podstawę do zaplanowania optymalnej terapii dla danego chorego. Materiał pobrany do oceny patomorfologicznej dzieli się na cytologiczny i histopatologiczny.
Materiał biopsyjny badany na etapie wstępnym służy także do wykonania specjalistycznych badań immunohistochemicznych i molekularnych w celu oceny czynników predykcyjnych w przypadku zaawansowanych nowotworów, wymagających leczenia z wykorzystaniem terapii celowanej molekularnie.
– Jeszcze do niedawna, uzyskany wynik badania histopatologicznego wraz z wynikami badań obrazowych ostatecznie identyfikowały rodzaj schorzenia i determinowały sposób leczenia. Aktualnie, dzięki zidentyfikowaniu dodatkowych czynników molekularnych, jesteśmy w stanie uzyskać odpowiedź nie tylko na pytanie: co to jest, ale także na: jakie jest. Daje to możliwość doboru bardziej specyficznych, „celowanych” terapii onkologicznych – dodaje dr n. med. Anna Waśko-Grabowska, z-ca ordynatora, specjalista onkologii klinicznej w Europejskim Centrum Zdrowia Otwock.
W najbliższej przyszłości należy spodziewać się rejestracji wielu nowych leków ukierunkowanych molekularnie oraz testów molekularnych służących do wyodrębnienia grup chorych odnoszących korzyść z leczenia.
Markery nowotworowe – dziedziczenie raka
Markery nowotworowe to zróżnicowana grupa cząsteczek o różnych właściwościach i wspólnym mianowniku, jakim jest obecność nowotworu. Markery nowotworowe nie służą same w sobie diagnostyce choroby. Niektóre z nich mają jednak pewien potencjał w badaniach przesiewowych, ocenie rokowania, wczesnym wykryciu nawrotu (przerzutów) i monitorowaniu skuteczności leczenia. Ich seryjne wykonywanie ma sens, gdy wzrost ich wartości może przyczynić się do zmiany w postępowaniu diagnostycznym i terapeutycznym.
Markery nowotworowe oznacza się nie tylko z krwi chorych, ale także w toku badań immunohistochemicznych i genetycznych wyciętej tkanki nowotworowej (ocena ekspresji markerów komórkowych, mutacji genetycznych). Badania molekularne ukierunkowane na określenie odmienności molekularnych nowotworu u danego pacjenta pozwalają na personalizację leczenia poprzez dobranie terapii molekularnej i połączenie jej z konwencjonalną chemioterapią, radioterapią i leczeniem operacyjnym.
– Przyszłość dzieje się na naszych oczach. Przez lata leczenie nowotworów przypomniało przysłowiowe strzelanie z armaty do wróbla. Pierwszy lek onkologiczny zorientowany na cel molekularny – imatynib (hamuje m.in. kinazę BCR-abl występującą w komórkach chorych na przewlekłą białaczkę limfatyczną z obecną anomalią pod nazwą chromosomu Philadelfia) okazał się przełomem w podejściu do problemów leczenia chorób nowotworowych. Obwołany „pastylką na raka” faktycznie zmienił sposób myślenia o nowotworze jako ostrej chorobie, kończącej się niechybnie zgonem, na taką, którą można przeprowadzić w stan przewlekły. Badania naukowców nad biologią czy może raczej patologią komórki nowotworowej, jej środowiska oraz współoddziaływań z sąsiednimi komórkami sprawiły, iż arsenał leków celowanych, używanych w coraz bardziej wysublimowanej walce z nowotworami, stale się poszerza – podsumowuje dr n. med. Anna Waśko-Grabowska, z-ca ordynatora, specjalista onkologii klinicznej w Europejskim Centrum Zdrowia Otwock.
Stan odżywienia pacjenta onkologicznego
Na zakończenie warto wspomnień o znaczeniu monitorowania stanu odżywienia pacjenta, którego ocena również mieści się w kompetencjach szeroko rozumianej diagnostyki onkologicznej. Już od wielu lat istnieją dowody, iż niedożywienie stanowi niezależny czynnik ryzyka zwiększonej chorobowości, częstości powikłań i wydłużonego czasu zdrowienia chorych na nowotwór.
Ocena stanu odżywienia pacjenta onkologicznego nie wymaga specjalistycznej aparatury – wystarczy wywiad przeprowadzony w gabinecie lekarskim. Dane wskazujące na celowość wdrożenia leczenia żywieniowego przed właściwą terapią: utrata >5% masy ciała w ciągu ostatniego miesiąca, wartość wskaźnika masy ciała BMI <15,5 oraz mniejsze niż 25% spożycie pokarmu w ostatnim tygodniu.