Na czym polega leczenie guza mózgu?
Leczenie guza mózgu oraz nowotworów złośliwych ośrodkowego układu nerwowego polega na połączeniu metod zachowawczych i zabiegowych. W najczęstszych pierwotnych złośliwych nowotworach OUN – złośliwych glejakach – dostępne metody leczenia skojarzonego umożliwiają zazwyczaj jedynie wydłużenie przeżycia. W nowotworach łagodnych rokowanie jest lepsze, a standardowym postępowaniem i formą leczenia jest klasyczne leczenie chirurgiczne.
Leczenie operacyjne nowotworów układu nerwowego, głównie mózgu i rdzenia kręgowego stanowi obszerny obszar działalności neurochirurgicznej. Wraz z rozwojem i lepszym dostępem do metod radiochirurgicznych i radioterapii stereotaktycznej część guzów może być leczona również tymi metodami (np. gamma knife).
Zasady postępowania i leczenia guzów mózgu różnią się w zależności od rodzaju nowotworu. Do zaplanowania odpowiedniej terapii konieczne jest badanie histopatologiczne. Uzyskanie rozpoznania histopatologicznego guza wewnątrzczaszkowego zawsze wymaga wykonania zabiegu chirurgicznego i wiąże się z pewnym ryzykiem powikłań.
Techniki stereotaktyczne umożliwiają względnie bezpieczne wykonanie biopsji, również w przypadków guzów położonych głęboko. Ryzyko powikłań w przypadku biopsji stereotaktycznej mózgu wynosi kilka procent. Ewentualne powikłania mają najczęściej charakter krwawień wewnątrzczaszkowych.
ZOBACZ: OBJAWY GUZA MÓZGU
Leczenie chirurgiczne guza mózgu
Podstawowym wskazaniem do zabiegu operacyjnego w nowotworach ośrodkowego układu nerwowego są: położenie, wielkość oraz charakter zmiany. Szybka interwencja chirurgiczna i usuniecie guza mózgu zmniejsza zagrożenie życia, zapobiega dalszemu pogarszaniu stanu neurologicznego, a nawet go poprawia i pozwala na zastosowanie leczenie uzupełniającego.
Współczesna neurochirurgia dysponuje narzędziami pozwalającymi na bezpieczne i niemal całkowite usunięcie guzów ośrodkowego układu nerwowego. Operacyjne zmniejszenie masy guza wydłuża życie chorego, uwalnia od objawów choroby oraz zwiększa skuteczność leczenia uzupełniającego.
Celem leczenia chirurgicznego w guzach mózgu może być, w zależności od obrazu klinicznego:
- radykalne usunięcie makroskopowe guza z pozostawieniem prawidłowej tkanki nerwowej i glejowej;
- częściowe usunięcie guza oraz uzyskanie efektu cytoredukcyjnego i zmniejszenie ciasnoty wewnątrzczaszkowej.
W obrębie ośrodkowego układu nerwowego, tylko w wyjątkowych przypadkach możliwe jest usunięcie nowotworu zgodnie z obowiązującą zasadą resekcji guza w jednym bloku z marginesem zdrowej tkanki, co wynika z rozległego naciekania mózgu (glejak) lub sąsiedztwa ważnych czynnościowo struktur.
W ocenie doszczętności usunięcia guza czyli resekcji może pomóc śródoperacyjny rezonans magnetyczny lub pooperacyjny – wykonany w ciągu 24 godzin. Czas przeżycia chorych zależy od doszczętności usunięcia guza nowotworowego i celem zabiegu powinno być całkowite usunięcie w ocenie makroskopowej. Zakres resekcji chirurgicznej ograniczony jest jednak przez ryzyko powikłań – wystąpienia deficytu neurologicznego.
Ograniczeniem w rozległym usuwaniu naciekających nowotworów jest konieczność ochrony funkcji neurologicznych, szczególnie w przypadku resekcji dużych guzów, szeroko naciekających i naruszających ważne czynnościowo obszary OUN.
Ryzyko powikłań operacji chirurgicznej nowotworu można znacznie zmniejszyć przez dokładne mapowanie ważnych czynnościowo struktur, monitorowanie elektrofizjologiczne podczas zabiegu i stosowanie metod orientacji w polu operacyjnym (neuronawigacja). Znaczne ułatwienie dla resekcji niskozróżnicowanych glejaków w obszarach mózgu stanowi fluoryzacja mas guza widoczna w mikroskopie operacyjnym po wybarwieniu kwasem aminolewulinowym (5-ALA), który powinien być podany doustnie 6 godzin przez zabiegiem operacyjnym.
W leczeniu chirurgicznym guza mózgu mają zastosowanie urządzenia wspomagające: śródoperacyjnie stosowany ultrasonograf, ultradźwiękowy aspirator, mikroskop operacyjny, endoskop. W nowoczesnych ośrodkach dostępne są również: neuronawigacja (urządzenie umożliwiające dokładne określenie położenia narzędzi w polu operacyjnym oraz identyfikację w polu operacyjnym struktur uwidocznionych w badaniach obrazowych), czynnościowe mapowanie śródoperacyjne, śródoperacyjne obrazowanie za pomocą MR lub KT.
Wspomniane techniki – choć bardzo pomocne, dostępne są w niewielu ośrodkach. Śmiertelność operacyjna w neurochirurgicznym leczeniu nowotworów OUN i guzów mózgu nie przekracza z wyjątkiem rzadkich przypadków 3-5%.
Biopsja guza mózgu
Jeżeli leczenie operacyjne guza mózgu i zmniejszenie jego masy nie może być bezpiecznie osiągnięte, wykonuje się stereotaktyczną biopsję guza w celu ustalenia rodzaju nowotworu, co umożliwia zaplanowanie dalszej terapii. W przypadku braku możliwości operacji – dalsze postępowanie ma najczęściej charakter leczenia paliatywnego (objawowego).
Biopsja odgrywa szczególną rolę przy podejrzeniu chłoniaka, przerzutów z nieznanego źródła, zmian położonych głęboko albo rozległych guzów o cechach glejaka.
Guz mózgu, a leczenie radioterapią
Podstawową techniką radioterapii (RTH) w nowotworach OUN jest frakcjonowana teleradioterapia z zastosowaniem dziennej dawki 1,8-2 Gy. Dawka całkowita zależy od typu histologicznego. W radioterapii paliatywnej najczęściej stosuje się 5 lub 10 frakcji po odpowiednio 4 lub 3 Gy na frakcję.
Prawidłowa tkanka nerwowa reaguje na napromienianie odczynem późnym, co ogranicza możliwość stosowania w leczeniu radykalnym dawek frakcyjnych powyżej 2Gy. W guzach łagodnych lub o niskim stopniu złośliwości (wysokie prawdopodobieństwo wieloletniego przeżycia) należy dążyć do ograniczenia napromieniania prawidłowej tkanki nerwowej.
W przypadku dobrego odgraniczenia guza mózgu od tkanki prawidłowej zaleca się RTH konformalną lub radioterapię stereotaktyczną. Radiochirurgia stereotaktyczna i stereotaktyczna radioterapia frakcjonowana umożliwiają napromienianie ściśle określonej i niewielkiej objętości tkanki nerwowej (maksymalna średnica zmiany – 3,5-4 cm). Dawka jednorazowo podana podczas radiochirurgii stereotaktycznej wynosi od kilku do dwudziestu kilku Gy.
Technologia radioterapii stereotaktycznej za pomocą noża gamma (Gamma Knife), która stosowana jest z powodzeniem w leczeniu neurochirurgicznym jako alternatywa dla klasycznej chirurgicznej operacji jest dostępna w Polsce od 2010 roku. Leczenie guzów mózgu nożem gamma jest refundowane przez NFZ.
Brachyterapia polega na wprowadzeniu do guza lub loży pooperacyjnej preparatów promieniotwórczych w celu uzyskania równomiernego rozkładu dawki w stosunkowo niewielkiej objętości (maksymalna średnica guza 5-6 cm).
Dawki podawane podczas brachyterapii wahają się od kilkunastu do kilkudziesięciu Gy. Do prawidłowego umieszczenia aplikatorów i zaplanowania brachyterapii należy stosować ramę stereotaktyczną lub bezramowy system neuronawigujący.
Chemioterapia, a guz mózgu
Leczenie guza mózgu za pomocą chemioterapii ma ograniczone zastosowanie, co wiąże się z niską chemiowrażliwością pierwotną (wyjątek stanowią zarodczaki, PNET, chłoniaki, skąpodrzewiaki anaplastyczne), wczesną chemioopornością wtórną, obecnością bariery krew-mózg oraz neurotoksycznością niektórych leków cytostatycznych i ich niekorzystnymi interakcjami z innymi lekami (np. przeciwdrgawkowymi).
Do grupy leków przenikających w względnie wysokim stopniu przez barierę krew-mózg należą pochodne nitrozomocznika (karmustyna, lomustyna, nimustyna), prokarbazyna i temozolomid. Nie wykazano przewagi wielolekowej chemioterapii nad monoterapią (wyjątek stanowią skąpodrzewiaki anaplastyczne i stosowanie schematu PCV).
W monoterapii zaleca się stosowanie lomustyny w dawce 100-130mg na metr kwadratowy p.o. co 6 tygodni lub karmustyny w dawce 200-240mg na metr kwadratowy i.v. jednoroazowo lub 80mg na metr kwadratowy i.v. przez kolejne 3 dni, co 6 tygodni oraz temozolomidu w dawce 200mg na metr kwadratowy p.o. przez 5 kolejnych dni, co 4 tygodnie.
Schemat PCV stosowany w leczeniu skąpodrzewiaków zawiera lomustynę (110mg/m2 p.o. w dniu 1.), prokarbazynę (60mg/m2 p.o. w dniach 8.-21.) i winkrystynę (1,4mg/m2 – maksymalnie 2mg – w dniach 8. i 29.) Cykle powtarzane są co 6-8 tygodni.
U chorych na glejaka wielopostaciowego randomizowane badania wykazały skuteczność pooperacyjnej radioterapii z jednoczesną chemioterapią temozolomidem z kontynuacją stosowania tego leku przez 6 miesięcy po zakończeniu chemioradioterapii. Wartość skojarzonego leczenia jest wyższa w przypadku metylacji promotora genu MGMT.
Chemioterapia doguzowa lub przeztętnicza w nowotworach OUN ma charakter doświadczalny, natomiast stosowanie dokanałowe (najczęściej metotreksat i arabinozyd cytozyny jest wskazane w naciekaniu opon i rozsiewie nowotworu drogą płynu mózgowo-rdzeniowego.
Trwają badania kliniczne nad możliwością zastosowania i skutecznością terapii genowej oraz immunoterapii w leczeniu złośliwych guzów mózgu.
Leczenie nawrotu guza mózgu
Zakres badań kontrolnych pacjentów z nowotworem centralnego układu nerwowego zależy od ich stanu ogólnego i stopnia kontroli ogniska pierwotnego oraz innych przerzutów. Standardem są regularne badania głowy tomografem komputerowym oraz rezonansem magnetycznym z kontrastem. Czasem mogą one jednak nie wystarczyć, aby odróżnić faktyczną wznowę od zmian popromiennych. W takim wypadku wskazane są badania dyfuzji i perfuzji RM.
W przypadku nawrotu choroby leczenie chirurgiczne można rozważać u chorych w dość dobrym stanie ogólnym i bez utrwalonych ubytków neurologicznych oraz jeśli zabieg pozwoli istotnie zmniejszyć objawy choroby (przede wszystkim objawy wzmożonego ciśnienia wewnątrzczaszkowego). Należy uwzględnić czas od ostatniej operacji do wznowy. Wskazania do powtórnej radioterapii rozważa się indywidualnie, w przypadku niezakwalifikowania do leczenia chirurgicznego.
Powtórne napromienianie ma charakter radioterapii paliatywnej. Zmiany o średnicy nieprzekraczającej 3,5 cm mogą być napromieniane w warunkach stereotaktycznych. W przypadkach bardziej powierzchownych i dostępnych można rozważać paliatywną brachyterapię. Dawki zależą od objętości zmiany, sąsiedztwa promieniowrażliwych struktur krytycznych i dawki podanej w przeszłości.
Chemioterapię w przypadku wznowy guza mózgu można rozważać jedynie u chorych w zadowalającym stanie sprawności. Zasady i schematy leczenia dobiera się indywidualnie.
Leczenie molekularne guzów mózgu
Pewną aktywność w nawrotowych glejakach złośliwych po wcześniejszej chemioterapii z temozolomidem wykazuje bewacyzumab (Avastin). Inne leki o ukierunkowanym molekularnie działaniu (terapia celowana) (np. drobnocząsteczkowe inhibitory tyrozynowych kinaz) również pozostają przedmiotem badań i eksperymentów.
Obecnie prowadzi się badania kliniczne późnych faz, których celem jest zbadanie skuteczności oraz bezpieczeństwa stosowania immunoterapii w leczeniu glejaka wielopostaciowego.
Postępowanie wspomagające w przypadku nowotworów OUN
Guz mózgu, a leczenie sterydami
Glukokortykoidy (najczęściej deskametazon) stosuje się niekiedy przed i po leczeniu chirurgicznym oraz u znacznej części chorych poddawanych radioterapii. Charakter możliwych działań niepożądanych wymaga stopniowego (25% dawki co 3 dni) redukcji i odstawiania deksametazonu lub utrzymywania najmniejszej wymaganej dawki u chorych otrzymujących lek dłużej niż 1-2 tygodnie.
W przypadku podwyższonego ciśnienia wewnątrzczaszkowego przy rozległym obrzęku mózgu rutynowo stosowana dawka dobowa deksametazonu wynosi 4-16 mg z jednoczesnym podawaniem inhibitorów pompy protonowej.
Leki przeciwdrgawkowe, a guz mózgu
U chorych z padaczką w wywiadzie, usunięcie guza może całkowicie znieść napady. Uraz po zabiegu operacyjnym oraz powstająca po zabiegu blizna glejowa, resztkowy guz i zmiany popromienne zwiększają prawdopodobieństwo utrzymywania się napadów, a u kilku procent pacjentów powodują wystąpienie napadów drgawkowych po leczeniu.
Wskazane jest kontynuowanie leczenia przeciwpadaczkowego przynajmniej przez 2 lata u chorych, którzy mieli napady przed leczeniem, oraz u wszystkich osób z drgawkami w trakcie obserwacji po leczeniu.
ZOBACZ: PRZYCZYNY I RODZAJE GUZÓW MÓZGU

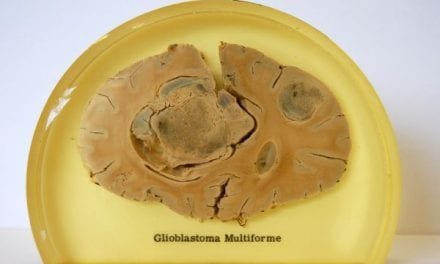




















Guz wykryty dopiero w szpitalu-jako powód obrzęku mózgu -pacjentka źapadla w śpiączkę (3doba)-szukam jakiejkolwiek procedury,szansy ,terapii,…