Nowotwory kobiecych narządów płciowych (uwzględniając raka piersi) są najczęstszymi nowotworami u kobiet. Blisko połowa wszystkich nowotworów złośliwych u pań dotyczy właśnie tej lokalizacji. Nowotwory narządu rodnego mogą występować w jajnikach, jajowodach, w trzonie i szyjce macicy, w pochwie oraz w sromie. Znaczny odsetek nowotworów ginekologicznych stanowią nowotwory złośliwe, w których rokowanie i wyniki leczenia zależą od stopnia zaawansowania raka i wczesnego rozpoznania. Niektóre nowotwory ginekologiczne lekarz może rozpoznać podczas rutynowego badania ginekologicznego (np. rak sromu), inne wymagają wykonania cytologii, badania USG, prześwietlenia lub kolposkopii. Badanie te pozwalają określić typ danego nowotworu oraz stopień jego zaawansowania.\
Artykuł poświęcony nowotworom oraz badaniom ginekologicznym został napisany we współpracy ze specjalistami z przychodni ginekologicznej Blumedica Poznań. Jeśli interesuje Ciebie dobry ginekolog poznań – zajrzyj na stronę placówki ginekologicznej.
Czym objawiają się kobiece nowotwory?
Wystąpienie nieprawidłowych objawów takich jak niepokojące bóle czy krwawienie poza miesiączką lub po menopauzie, powinno powodować szybkie zgłoszenie się do ginekologa w celu wyjaśnienia przyczyny tych dolegliwości. Warunkiem wczesnego wykrycia wielu nowotworów ginekologicznych są regularne badania okresowe (badanie kliniczne, cytologia szyjki macicy, USG, markery nowotworowe), na które kobiety z grup ryzyka powinny zgłaszać się przynajmniej raz w roku. Dotyczy to szczególnie kobiet młodych, po 30 roku życia (rak szyjki macicy) lub starszych poza okresem rozrodczym, u których często występują nowotwory narządu rodnego.
Nowotwory ginekologiczne
Duże znaczenie w zwalczaniu złośliwych nowotworów żeńskiego układu rozrodczego ma rozpoznanie stanów predysponujących do zachorowania na nowotwory ginekologiczne, czyli stanów przedrakowych, w których nowotwór rozwija się częściej niż w narządzie zdrowym (np. rogowacenie białe czy niektóre postacie nadżerki). W profilaktyce nowotworów ginekologicznych zwraca się szczególną uwagę na edukację kobiet w zakresie higieny życia, sposobów odżywiania i uwarunkowań genetycznych. Warto podkreślić, że przeciwieństwie do mężczyzn, kobiety bardziej uważnie i umiejętnie obserwują własny organizm, są bardziej wyczulone na niepokojące objawy raka i wcześniej zgłaszają się do lekarza. Niestety lekarz nie zawsze dysponuje wystarczająca ilością czasu i niezbędną cierpliwością w celu wysłuchania ich skarg i wyników obserwacji.
Czynniki ryzyka nowotworów ginekologicznych
Znanych jest wiele czynników zwiększających ryzyko zachorowania na nowotwory złośliwe, w tym nowotwory ginekologiczne. Narażenia na wiele czynników można uniknąć stosując zalecenia profilaktyczne zawarte w Europejskim Kodeksie Waki z Rakiem. Dotyczą one zaprzestania palenia tytoniu, wystrzegania się otyłości, uprawiania ćwiczeń fizycznych i aktywności ruchowej, spożywania dużej ilości warzyw i owoców, ograniczenia spożywania alkoholu i produktów bogatych w tłuszcze zwierzęce. Inne czynniki, jak antykoncepcja doustna czy hormonalna terapia zastępcza zwiększają ryzyko zachorowania na jedne nowotwory ginekologiczne, a zmniejszają ryzyko wystąpienia innych. Należy pamiętać, że niektóre działania profilaktyczne w kontekście nowotworów ginekologicznych jak chemoprewencja czy profilaktyczne zabiegi chirurgiczne obarczone są ryzykiem skutków ubocznych.
Poniżej przedstawione zostały najważniejsze nowotwory ginekologiczne, z których trzy najczęściej występujące to rak szyjki macicy, rak jajnika oraz rak trzonu macicy (rak endometrium).
NOWOTWORY GINEKOLOGICZNE
Nowotwór szyjki macicy
1. Nowotwory ginekologiczne szyjki macicy – występowanie
Rak szyjki macicy to jej pierwotny nowotwór złośliwy stanowiący blisko 60% wszystkich nowotworów ginekologicznych. W 2007 roku prawie połowa kobiet z nowo rozpoznanym rakiem szyjki macicy była w wieku 47-59 lat. Choroba ta może rozwinąć się w każdym wieku, ale ryzyko znacząco wzrasta po przekroczeniu przez kobietę 30 roku życia. W Polsce zgony na raka szyjki macicy nadal stanowią jeden z głównych problemów onkologicznych, tymczasem w innych krajach europejskich nastąpił znaczny spadek liczby zgonów spowodowany tą chorobą, głównie dzięki badaniom przesiewowym. W Polsce od 2005 roku istnieje Populacyjny Program Wczesnego Wykrywania Raka Szyjki Macicy, w ramach którego wykonuje się bezpłatne badanie cytologiczne.
Czynniki ryzyka raka szyjki macicy
Do najczęstszych czynników ryzyka zachorowania na raka szyjki macicy należy zarażenie wirusami brodawczaka ludzkiego HPV, głównie typami 16, 18, 31, 33, 45 oraz zapalenie pochwy w wyniku zakażenia innymi wirusami i bakteriami. Wymienia się także palenie papierosów, czynniki genetyczne (rak szyjki w rodzinie), immunosupresję, wczesne rozpoczęcie współżycia seksualnego, częste zmiany partnerów oraz niski status socjoekonomiczny. Profilaktyka pierwotna raka szyjki macicy obejmuje oprócz unikania czynników ryzyka i edukacji prozdrowotnej szczepienia przeciwko wirusowi HPV. Aktualnie dostępna jest na rynku szczepionka czterowalentna i dwuwalentna. Szczepienie jest zalecane do stosowania u dziewczynek w wieku 11-12 lat oraz w wieku 13-18 jeśli nie zostały zaszczepione wcześniej. Starsze kobiety również mogą być szczepione. Przyjmuje się, że wprowadzenie szczepień populacyjnych może zredukować umieralność na raka szyjki macicy o około 70% w ciągu 15-20 lat. Unia Europejska postuluje, aby u wszystkich kobiet od 25 roku życia wykonywane były badania ginekologiczne z badaniem cytologicznym przynajmniej raz w roku. Daje to dużą szansę na wczesne wykrycie choroby i skuteczne leczenie nowotworu ginekologicznego tej lokalizacji.
Objawy raka szyjki macicy
Większość kobiet ze zmianami przedrakowymi nie ma charakterystycznych objawów, a występujące symptomy mogą być związane z zapaleniem szyjki macicy. Rak szyjki na podłożu zmian przedrakowych rozwija się przeciętnie od 3 do 10 lat. Nowotwory ginekologiczne tej lokalizacji dają raczej późne objawy. Należą do nich krwiste upławy o nieprzyjemnym zapachu, krwawienia, bóle podbrzusza i okolicy krzyżowo-lędźwiowej, obrzęki kończyn, wodonercze, objawy dyzuryczne.
Diagnostyka raka szyjki macicy
Inwazyjnego raka szyjki macicy poprzedza stan zwany wewnątrznabłonkową neoplazją szyjki macicy (dysplazja szyjki macicy). Może on ulegać progresji do raka inwazyjnego, sam nie stanowiąc zagrożenia dla życia kobiety. Stąd tak istotne jest wczesne wykrycie tych zmian w badaniu cytologicznym rozmazu z pochwowej części szyjki macicy. Podstawą diagnostyki w przypadku podejrzenia nowotworu ginekologicznego macicy jest pełne badanie lekarskie oraz badanie ginekologiczne, badanie cytologiczne i kolposkopowe, a także pobranie wycinka o badania histopatologicznego.
Rokowania raka szyjki macicy
Wybór leczenia zależy od klinicznego stopnia zaawansowania raka. Spośród możliwości terapii należy wymienić leczenie chirurgiczne (oszczędzające bądź zabieg radykalny), radioterapię (brachyterapia lub teleterapia), chemioterapię oraz skojarzone leczenie chirurgiczne z radioterapią, chemioradioterapią lub leczenie chirurgiczne z chemioterapią. Rokowanie w raku szyjki macicy zależy przede wszystkim od stopnia zaawansowania nowotworu i etapu choroby na którym rozpoczęte zostało leczenie.
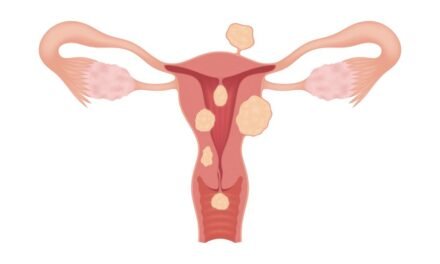
Rak jajnika
Co to jest rak jajnika?
Rak jajnika zajmuje drugie miejsce, co do częstości występowania wśród nowotworów ginekologicznych. Jajnik jest miejscem występowania wielu zróżnicowanych nowotworów – zarówno łagodnych jak i złośliwych. Najczęstszy rak jajnika pochodzi z nabłonka powierzchniowego i podścieliska. Nowotwory ginekologiczne jajnika mogą występować od wczesnej młodości aż do wieku podeszłego. Szczególnie narażone są kobiet w wieku pomenopauzalnym. W 2007 roku w Krajowym Rejestrze Nowotworów zgłoszono 3214 nowych przypadków nowotworów złośliwych jajnika, a 2483 kobiety zmarły z powodu nowotworów ginekologicznych tej lokalizacji. W ostatnich latach stwierdza się na świecie powolny wzrost zachorowalności na raka jajnika.
Czynniki ryzyka raka jajnika
Ryzyko wystąpienia raka jajnika zależy od ilości i częstości owulacji w życiu kobiety. Związane z owulacją przerwanie ciągłości nabłonka jajnika oraz drażniący wpływ zawierającego estrogeny płynu pęcherzykowego zwiększają ryzyko wystąpienia raka jajnika. Do czynników ryzyka zachorowania na raka jajnika zalicza się otyłość, czynniki genetyczne (mutacje BRCA1 i BRCA2, zespół Lynch, rodzinne występowanie niepolipowatego raka okrężnicy), czynniki hormonalne i związane z prokreacją. Względne ryzyko zachorowania jest większe u kobiet z BMI >30kg/m2 w porównaniu do kobiet o BMI <25 kg/m2. Ryzyko zachorowania jest większe u kobiet z zaburzeniami czynności jajników przyjmujących leki stymulujące owulację oraz u kobiet bezdzietnych i jeśli pierwszy poród miał miejsce po 35 roku życia. Nosicielstwo genów predysponujących do zwiększonego ryzyka zachorowania BRCA1 i BRCA2 występuje w około 5-10% przypadków. W profilaktyce pierwotnej raka jajnika należy zwrócić uwagę na zachowanie prawidłowej masy ciała. Profilaktyka wtórna w raku jajnika dotyczy głównie kobiet z mutacją BRCA1 i rakiem jajnika w rodzinie i obejmuje badania ginekologiczne, USG przezpochwowe i badanie markera nowotworowego Ca 125 co 6 miesięcy u kobiet po 30 roku życia. Do czynników ochronnych zalicza się: długotrwałe stosowanie antykoncepcji hormonalnej, liczne ciąże, karmienie piersią i podwiązanie jajowodów. Antykoncepcja hormonalna stosowana jest jako profilaktyka raka jajnika u osób z genetycznymi predyspozycjami do wystąpienie nowotworu ginekologicznego tej lokalizacji.
Objawy raka jajnika
Początkowy okres rozwoju nowotworu jajnika przebiega bezobjawowo. Nowotwory jajnika we wczesnym stadium rozwoju nie dają na ogół żadnych symptomów, aż do czasu, gdy powiększy się obwód brzucha i wystąpi ból w podbrzuszu, krwawienie z pochwy, objawy ucisku na sąsiednie narządy w postaci parcia na mocz, odbytnicę, niekiedy może wystąpić niedrożność jelit. Gdy nowotwór przekroczy torebkę jajnika pojawiają się wczepy komórek nowotworowych w otrzewnej i płyn w jamie otrzewnej, w którym łatwo można wykryć komórki rakowe w badaniu cytologicznym.
Diagnostyka nowotworu jajnika
Częste wykonywanie badania USG jamy brzusznej z innych przyczyn lub z powodu niecharakterystycznych dolegliwości umożliwia wykrycie guza jajnika zanim pojawią się objawy kliniczne raka. Rozpoznanie nowotworu stawia się na podstawie badania ginekologicznego. Z wyjątkiem postaci dziedzicznych nie prowadzi się badań przesiewowych. Badanie ginekologiczne oraz badanie USG pozwala na wykrycie tego nowotworu dopiero w późniejszym stadium, gdy jego średnica przekracza 5 cm. We krwi wykryć można podwyższony poziom markera nowotworowego Ca-125 i Ca 19-9. Ostateczna diagnoza stawiana jest podczas badania histologicznego materiału uzyskanego w czasie zabiegu operacyjnego wykonywanego w specjalistycznym ośrodku.
Leczenie raka jajnika
Należy podkreślić dużą różnorodność poszczególnych typów nowotworów jajnika, z którą związane są odmienne wyniki zastosowanego leczenia i rokowania. Leczenie chirurgiczne jest postępowaniem z wyboru we wszystkich guzach jajnika. Wykonuje się następujące rodzaje zabiegów operacyjnych: zabieg radykalny, zabieg cytoredukcyjny i laparotomie zwiadowczą. Chemioterapię w raku jajnika stosuje się jako uzupełnienie radykalnego zabiegu operacyjnego oraz po zabiegach nieradykalnych. Standardową chemioterapią w raku jajnika jest skojarzenie analogu platyny z paklitakselem. Dodanie do chemioterapii przeciwciała anty-VEGF bewacyzumabu, a następnie podawanie go w leczeniu podtrzymującym opóźnia progresję choroby. Leczenie antyangiogenne obarczone jest jednak toksycznością. Nowotwory złośliwe jajnika charakteryzują się dużą śmiertelnością, związaną z późnym rozpoznaniem choroby (75% chorych znajduje się w chwili rozpoznania w III lub IV stadium zaawansowania klinicznego). Głównym czynnikiem decydującym o rokowaniu jest doszczętność pierwszego zabiegu operacyjnego.
Zobacz również:
Nowe standardy leczenia raka jajnika
Predyspozycje genetyczne raka jajnika
Rak trzonu macicy
Nowotwór trzonu macicy
Rak błony śluzowej trzonu macicy (rak endometrium) stanowi 15-20% złośliwych nowotworów kobiecego narządu rodnego i występuje najczęściej w przedziale wieku 55-70 lat. W 2007 roku zanotowano 4640 przypadków nowo rozpoznanych nowotworów złośliwych trzonu macicy, a liczba zarejestrowanych zgonów wyniosła 848. Statystyki wskazują na powolny wzrost liczby zachorowań – przeciwnie do umieralności, która zatrzymała się na stałym poziomie.
Czynniki ryzyka trzonu macicy
U podłoża rozrostów endometrium, w tym raka, leży nadmierna stymulacja estrogenowa, szczególnie gdy równocześnie występuje niedobór progestagenów. Zdarza się to szczególnie u kobiet otyłych w okresie okołomenopauzalnym i postmenopauzalnym. Do czynników ryzyka raka trzonu macicy należy otyłość w wieku 50-59 lat, hiperestrogenizm endogenny i egzogenny, nierództwo, wczesna pierwsza miesiączka i późna ostatnia miesiączka, występowanie cykli bezowulacyjnych, zespół policystycznych jajników, cukrzyca i nadciśnienie. Biorąc pod uwagę wymienione czynniki ryzyka profilaktyka pierwotna polega na ich wyeliminowaniu i przestrzeganiu zachowań prozdrowotnych. Wpływ na zmniejszenie o około połowę ryzyka zachorowania na raka trzonu macicy ma zwiększona aktywność fizyczna, co jest szczególnie ważne u osób z nadwagą. Do innych czynników ochronnych mających wpływ na nowotwory ginekologiczne tej lokalizacji zaliczamy: dietę, kawę i melatoninę.
Objawy raka trzonu macicy
Nowotwory ginekologiczne endometrium cechują się występowaniem nieregularnych, obfitych krwawień u kobiet przed menopauzą, a u kobiet starszych występują krwawienia w terminie 6 miesięcy do kilku lat po ustąpieniu miesiączki. W zaawansowanym nowotworze trzonu macicy występują bóle w podbrzuszu i okolicy krzyżowej oraz krwisto podbarwione upławy.
Rak endometrium
U wszystkich kobiet z nieprawidłowymi krwawieniami z dróg rodnych oraz wspomnianych objawów należy wykonać badanie ginekologiczne oraz diagnostyczną biopsję (abrazję) endometrium oraz wyłyżeczkowanie kanału szyjki macicy. Uzupełnieniem badania histopatologicznego może być badanie ultrasonograficzne ( USG przezpochwowe).
Rokowanie raka trzonu macicy
O metodzie leczenia raka trzonu macicy decyduje stopień zaawansowania klinicznego oraz stopień złośliwości raka. Stosuje się głównie metody chirurgiczne oraz radioterapię, brachyterapię, natomiast chemioterapia stosowana jest zwykle do leczenie nawrotów. Stosuje się również hormonoterapię progesteronem w wysokiej dawce. Rokowanie nowotworu ginekologicznego umiejscowionego w trzonie macicy jest dość dobre – najlepsze spośród wszystkich nowotworów kobiecych narządów płciowych. W I stopniu zaawansowania odsetek 5-letnich przeżyć wynosi blisko 90%, w II stopniu zaawansowania 60%, w III – 40% a w IV stopniu 5-9%.
ZOBACZ WIĘCEJ: NOWOTWORY GINEKOLOGICZNE – BAZA WIEDZY
BADANIE CYTOLOGICZNE – PRZEBIEG I WYNIKI
JAK WYKONAĆ SAMOBADANIE PIERSI
Nowotwory ginekologiczne – objawy i profilaktyka raka, oprac. Jarosław Gośliński, portal onkologiczny www.zwrotnikraka.pl na podstawie:
M. Pawlicki, J. Legutko, Zarys diagnostyki nowotworów złośliwych oraz opieki w trakcie i po leczeniu onkologicznym, Kraków 2013.
Pod red. J. Markowska, R. Mądry, Zarys ginekologii onkologicznej, TOM I , Poznań 2012.
Pod red. Prof. J. Kornafel, Wprowadzenie do specjalizacji z ginekologii onkologicznej, Warszawa 2011.
Pod red. R. Kordek, Onkologia, podręcznik dla studentów i lekarzy, Gdańsk 2013